作者简介:周君君,解放军第306医院心胸外科。
近50年来,全世界肺癌的发病里和病死率均显著升高。传统肺癌治疗方法包括手术、放疗、化疗。对于可以切除的肺癌,外科手术根治是首选治疗。但是大部分首次确诊的肺癌患者已是晚期,失去了根治性手术机会。射频消融作为一项微创治疗技术已经广泛的应用于肝脏、肾脏、前列腺的实质性脏器肿瘤的治疗,并取得了理想的疗效。自2000年来射频消融开始应用于肺癌的治疗。解放军第306医院心胸外科李鲁教授自2005年开始行射频消融治疗肺癌,取得良好疗效,并得到认可。
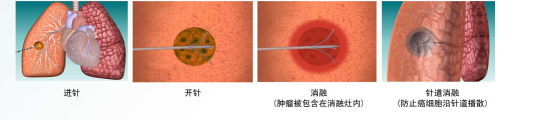
射频消融是一种微创性肺部肿瘤疗法;患者术前常规检查血常规、凝血、生化、术前四项等术前常规检查。术前常规开放静脉通路,监测患者心率、血压、血氧饱和度、体温等。术中采用盐酸利多卡因局部麻醉。首先根据病灶部位决定患者体位(仰卧或者侧卧,少数病人采取俯卧位),在CT引导下扫描确定肿瘤位置和范围,体表标记确定穿刺点、进针方向,测量穿刺点距离肿瘤距离。按照测量的进针方向和深度将射频电极针穿刺入肿瘤,CT再次扫描确定进针位置满意后,根据肿瘤大小决定电极打开长度,打开电极后再行CT扫描,确定电极覆盖瘤体情况。完成穿刺后,连接射频治疗仪进行肿瘤热凝固治疗。调整发生器功率,使电极平均温度达到100℃,针对瘤体进行消融。完成肿瘤消融后,对穿刺针道进行消融,防止种植性转移。
射频消融治疗原理是利用热能损毁肿瘤组织,由电极发出射频波使其周围组织中的离子和极性大分子振荡撞击摩擦发热,将肿瘤区加热至有效治疗温度范围并维持一段时间以杀灭肿瘤细胞。当温度低于40℃使细胞没有明显损伤,40-49℃,细胞发上可逆损伤,49-79℃,蛋白变性,细胞产生不可逆损伤;70-100℃,胶原转换为糖原,细胞产生凝固;100-200℃,细胞内外水分被蒸发,组织干燥;高于200℃,组织炭化。肺癌射频消融过程中期望达到的温度为60-105℃。肺癌较为适合射频消融,因其临近正常肺组织内含气体,起到了绝缘作用,使温度能量积聚于肿瘤中心;肺癌射频消融目的是彻底毁损肺部原发病灶,并尽可能最大限度保留正常肺组织。

解放军第306医院心胸外科李鲁教授自2005年开始使用RITA射频消融肿瘤治疗系统治疗肺部原发性恶性肿瘤及肺部转移肿瘤,取得了显著的临床效果。此项技术可在术中、胸腔镜下及经皮进行,丰富了肺癌治疗手段,病人术后只需休息2-6小时即可自由活动及进食水。肺癌射频消融术创伤小,患者生活质量不受影响。术中及术后最常见并发症为气胸,发生率约在10%,多位电极穿刺时造成,少量气胸可不予以处理,中到大量气胸可即时胸腔穿刺抽气或放置胸腔闭式引流装置;术后胸膜炎或少量胸腔积液、发热也可以见到,但大多数并发症为自限性;胸腔积液大多自行吸收无需处理。发热是因为机体对射频发出的高温的反应性发热和坏死组织的吸收热,一般在38.5℃,极少数超过39℃,经过对症降温、抗炎治疗后即可消退。
肺癌的治疗任重道远,肺癌射频治疗为肺癌患者提供了新的治疗选择。肺癌射频消融术可作为不能手术切除肺癌患者的替代或补充治疗方法;相对于常规手术来说它具有局部治疗、微创治疗,减少了对肺实质的损伤,降低病死率,疗效比高,住院时间短等优点。有研究证明肺癌射频消融联合化疗能使肺癌患者生存期得到显著延长。肺癌射频消融联合放疗更是一种较好的组合拳;射频治疗一般可将肺内病灶中央区的肿瘤杀灭,而正是中央去肿瘤细胞往往因为乏氧等原因对放射线不敏感,配合放疗,射频消融稳定不能到达的肿瘤周边区、亚临床病灶则可通过放疗控制。这样可达到更好的肿瘤局部控制或减少原发灶的放疗剂量,肺受照射的范围及容积量也可减少,减轻放疗相关的放射性肺炎等并发症。