作者简介:顾建文,著名脑外科专家,博士导师,解放军第306医院院长,主任医师,全军神经外科副主委,中华医学会理事。
大多数头痛是指额、顶、颞及枕部的疼痛,是由于头颈部痛觉末稍感受器受到某种致痛因素(物理性或化学性)的刺激,产生异常神经冲动,经痛觉传导通路到大脑皮层,进行分析,产生痛觉(精神性头痛纯系病人的主观体验,属例外情况)。
头颅的各种组织结构因含痛觉感受器多少和性质不同,因而有些组织对疼痛敏感,有些组织则不敏感。颅外组织除颅骨本身外,自骨膜直至五官、口腔均对疼痛敏感;颅内组织只有静脉窦及其回流静脉、颅底硬脑以及脑底动脉对疼痛敏感,脑部其余组织均对痛觉不敏感,尤其是脑组织自身的感觉末梢较少,所以伤及脑内结构不会有较大的疼痛。颅内痛觉经第V、IV、X对脑神经和第1~3对脊神经传导,颅外痛觉除上述神经外,尚可经交感神经传导。
一,颅外对疼痛敏感的结构

头皮和面部的所有结构对疼痛刺激都是敏感的,如头皮、皮下组织、肌肉、帽状腱膜、骨膜、血管,各关节面、眼眶内容物、鼻腔与副鼻窦粘膜、外耳及中耳、牙齿、神经末梢等,其中以动脉最敏感。
1.颅外神经末梢
常引起头痛的神经有,额部的滑车上神经和眶上神经(为三叉神经第一分支),颞部的耳颞神经(属三叉神经第三支)顶枕部有枕大、枕小神经和耳大神经(都是脊神经颈丛的分支)。他们对疼痛都很敏感,若受到刺激可产生深部放射痛。
1.1原发性三叉神经痛的病因及发病机制尚不清楚,但多数认为其病变在三叉神经的周围部分,即在三叉神经半月节感觉根内。根据显微外科和电镜观察,可能与小血管畸形、岩骨部位的骨质畸形等因素有关,使三叉神经根或半月神经节受到机械性压迫和牵拉,再在供养三叉神经的滋养动脉硬化所致的缺血、髓鞘营养代谢紊乱等诱因作用下,三叉神经半月节及感觉根发生脱髓鞘性变,导致脱髓鞘的轴突与邻近无髓鞘纤维之间发生“短路”又转成传入冲动,再次传到中枢,使冲动迅速“总和”起来而引起疼痛发作。继发性三叉神经痛,系指由各种病变侵及三叉神经根,半月神经节及神经干所致之三叉神经分布区域的疼痛而言。在三叉神经痛中,眶上神经痛较为多见,眶上神经是三叉神经第一支的末梢支,较表浅,故易受累。为一侧或两侧前额部阵发性或持续性针刺样痛或烧灼感,也可在持续痛时伴阵发性加剧。眶上切迹有压痛、眶上神经分布区(前额部)呈片状痛觉过敏或减退。
1.2面神经痛:多由于面神经炎造成,在脑神经疾患中较为多见,这与面神经管是一狭长的骨性管道的解剖结构有关,当岩骨发育异常,面神经管可能更为狭窄,这可能是面神经炎发病的内在因素。面神经炎发病的外在原因尚未明了。有人根据其早期病理变化主要为面神经水肿、髓鞘及轴空有不同程度的变性,推测可能因面部受冷风吹袭,面神经的营养微血管痉挛,引起局部组织缺血、缺氧所致。也有的认为与病毒感染有关,但一直未分离出病毒。近年来也有认为可能是一种免疫反应。膝状神经节综合征(Ramsay-Hunt Syndrome),则系带状疱疹病毒感染,使膝状神经节及面神经发生炎症所致。
1.3枕大神经痛
是指枕大神经分布范围内(后枕部)阵发性或持续性疼痛,也可在持续痛基础上阵发性加剧。为一侧或两侧后枕部或兼含颈部的针刺样、刀割样或烧灼样疼痛,痛时病人不敢转头,头颈部有时处于伸直状态。实际是枕大神经出口处(风池穴)有压痛、枕大神经分布区(C2-3)即耳顶线以下至发际处痛觉过敏或减退。当然末梢神经引起的头痛并不单纯是神经放射痛,因为长期的疼痛可引起颅外肌肉的持续收缩,引起继发性紧张性头痛。
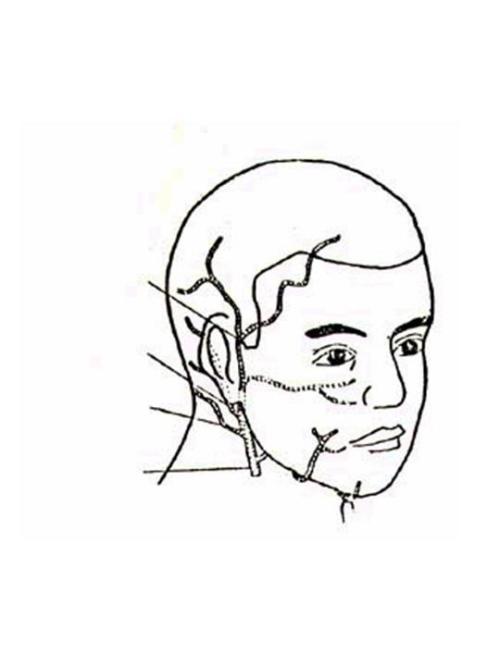
2.颅外动脉
头面部分布有丰富的动脉,前额部有发源于颈内动脉的前额部和眶上动脉,颞部和枕部,有来自颈外动脉的颞浅动脉,耳后动脉及枕动脉。这些血管对扩张、牵拉、扭曲极为敏感,其中尤以颞浅动脉、耳后动脉、枕动脉最敏感,任何原因引起该动脉的扩张、牵拉、扭曲,均能造成其所在部位的搏动性疼痛,这是血管源性头痛的重要原因。颅外静脉与同名动脉伴行,对痛觉迟钝。
易致头痛的颅外动脉
3.颅外肌肉
经常造成头痛的肌肉有:位于头两侧颞窝的颞肌,颈部深层的半脊肌、头最长肌、颈最长肌、颈髂肋肌及枕下肌群(头上斜肌、头后大直肌、头后小直肌,头下斜肌),颈部中层的头夹肌和颈夹肌,浅层的斜方肌,肩胛提肌和菱形肌等。这些肌肉的持续收缩和血流受阻,引起代谢产物堆积释放致痛物质,包括:P物质、神经激肽A、5羟色胺(5-HT)、降钙素基因相关肽(CGRP)、血管活性肠肽(VIP)和前列腺素(PGE)等,从而产生疼痛。
4.骨膜
其所造成的头痛因部位而异,头顶部骨膜几乎无痛感,而颅底骨膜对疼痛敏感。
颅内对疼痛敏感的结构
1.血管
脑部的血液供应极为丰富,主要来自两侧的颈动脉和椎一基底动脉系统。颈动脉系统主要通过颈内动脉、大脑中动脉和大脑前动脉供应大脑半球前3/5部分的血液。椎一基底动脉系统主要通过两侧的椎动脉、基底动脉、小脑上动脉、小脑前下及后下动脉和大脑后动脉供应大脑半球后2/5部分,丘脑后半部、脑干和小脑的血液。两侧大脑前动脉由前交通动脉互相沟通,大脑中动脉和大脑后动脉由后交通动脉互相沟通,在脑底形成脑底动脉环(Willis环)。脑部这一环状的动脉吻合对颈动脉与椎一基底动脉两大供血系统之间,特别是两侧大脑半球血流供应的调节和平衡及病态时对侧支循环的形成极为重要。
由于颈内动脉、椎一基底动脉以及由它们的主干和分支构成的脑底动脉环均位于脑的腹侧面,因此,供应脑部的动脉都是由脑的腹侧绕到背侧,其分支大体上可分为中央支和皮层支两类,中央支主要发自脑底动脉和大脑前、中及后动脉近侧端,它们垂直地穿入脑实质,供应间脑、纹状体和内囊、称为深穿动脉。各中央支之间虽有结构上的吻合,但由于机能性的关闭而往往起不到侧支循环的作用,故认为是一种机能性终动脉。这些细小动脉的一支被阻塞后,其分布区即将发生梗死软化。皮质支在进入软脑膜处时先形成一个广泛的血管吻合网,再发出细小动脉分枝,垂直入脑,分布于脑皮质和白质。由于皮质支之间吻合极其广泛,且其机能开发较快,故当一小支动脉被阻塞时,其邻支的血液可予某种程度的代偿,故局灶性神经损害范围比受损动脉供应区为小。
这些脑动脉对脑内血液灌注的变化,都会产生较为敏感的收缩和扩张性调节反射,而过度的反射性调节会引起相应的痉挛反应,和脑膜的瞬间压力传导变化导致疼痛,其中,最敏感的主要是脑膜动脉(尤其是穿行于脑膜中动脉沟和硬脑膜中动脉管的结构最敏感),脑底动脉环及其连接的脑动脉近端部分(大脑前动脉从起始部至膝部,大脑中动脉从起始部起1-2cm内),大部分静脉窦及其与引流静脉相连处数毫米内皮质静脉,对疼痛敏感,特别是矢状窦和横窦对脑的旋转和加速切应力的改变都会产生敏感的疼痛反射,这也是脑内的自我保护机制之一。
2.硬膜
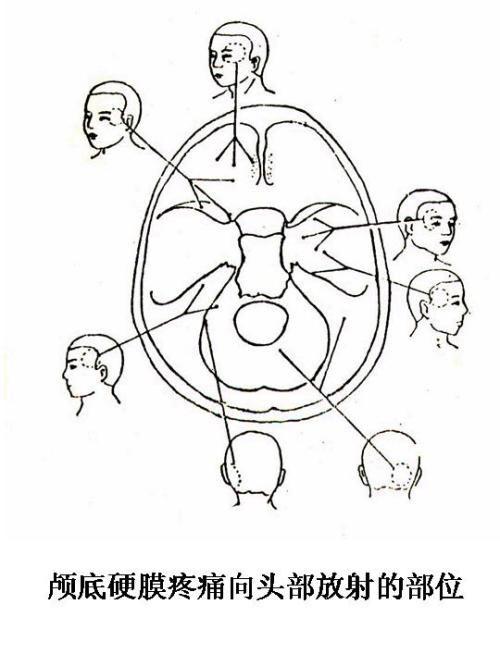
硬脑膜对疼痛的敏感程度因部位而异。颅顶部硬膜动脉两旁5cm以内的部分和静脉窦边缘部分痛觉敏感,硬脑膜形成的上矢状窦前部痛觉迟钝,越向后痛觉越敏感;前颅凹底硬膜以嗅球窝处最敏感,次为蝶骨小翼上面和蝶鞍隔膜部分痛觉比较敏感;后颅凹底部沿横窦,乙状窦两旁硬膜痛觉较敏感,枕骨大孔与后颅凹底相连处有痛感,小脑幕上面有痛感而下面痛感甚差,大脑镰和下矢状窦痛感低。脑底大血管周围的蛛网膜及软脑膜。其他如颅骨、脑实质、室管膜、脉络丛、大部分软脑膜、蛛网膜及部分硬脑膜对痛觉均不敏感。前颅凹硬膜的疼痛体表投影部位是在眼眶周围,中颅凹疼痛向眶后及颞部放射,后颅凹的疼痛向耳后及枕部放散。
硬脑膜的压迫性疼痛,根据Monroe-kellie原理可以加以解释,除了血管与颅外相通外,基本上可把颅腔(包括与之相连的脊髓腔)当作一个不能伸缩的容器,其总容积是不变的。颅内有三种内容物组成,即脑组织、血液及脑脊液,它们的体积虽都不能被压缩,但在一定范围内可互相代偿。由于颅腔的总容积不变而在不同的生理和病理情况下颅内容物的体积可变,于是就形成了两者之间的矛盾。需要有精确的生理调节来保证两者之间的平衡。如果颅内容物中某一部分体积增加时,就必然会导致其他部分的代偿性缩减来适应。这是维持正常颅内压的基本原理,若超过了一定的限度破坏了这一机制就可导致颅内压增高。颅内压增高,刺激硬脑膜对疼痛的敏感部位,从而引起头痛。三种内容物中,脑组织体积最大,但对容积代偿所起的作用最小,主要靠压缩脑脊液和脑血流量来维持正常颅内压。一般颅腔内容物容积增加5%尚可获得代偿,超过8~10%时则出现明显的颅内压增高。诱发硬脑膜的压迫性疼痛,反之低颅内压可使颅内疼痛敏感组织失去了脑脊液的托持而受到牵拉所致,产生牵引性头痛。
3.神经
主要是三叉、面、舌咽及迷走神经,颈1-3脊神经的分支。
头面部的痛觉是由三叉神经,面神经的中间神经、舌咽神经、迷走神经及颈1-3神经传导。此外,交感神经与头面部的痛觉传导也有一定关系。
(1)传导颅外组织的感觉神经前头部的感觉是由三叉神经的眶上神经、滑车上神经及耳颞神经传导,其余面部,眼、鼻腔、副鼻窦、口腔的感觉是由三叉神经的第1-3支传导。后头部的感觉是由第1-3对颈神经(第1颈神经的后根常发育较小)的枕大神经,枕小神经及耳大神经传导。咽喉部(软腭、扁桃体、咽部、舌后部、耳咽部、鼓室等处)的感觉由舌咽、迷走神经传导。外耳道及一部分耳廓的感觉是由面神经的中间神经及迷走神经传导。
(2)传导颅内组织的感觉神经小脑幕以上由三叉神经传导,其第一支发出的神经分支分布于小脑幕上面,大脑镰、幕上的静脉窦及其主要分支,前颅凹的硬脑膜及血管上;第二、三支发出的神经分支沿硬脑膜中动脉分布于中颅窝,大脑凸面的硬脑膜及血管上;小脑幕以下的感觉由舌咽、迷走及颈1-3神经传导,其中舌咽、迷走神经分布于小脑幕下面及后颅凹后面的硬脑膜,颈1-3对神经分布于后颅凹前面的硬脑膜。
(3)颅内外的植物神经分布由颈8及第1-3对胸神经来的交感神经进入星状神经节,一部分沿椎动脉入后颅窝,另一部分上行至颈上神经节,然后沿颈内外动脉前进,广泛分布于颅内外,兴奋时具有收缩血管作用;
颅颈部副交感神经的节前纤维分别随动眼神经、面神经、舌咽神经和迷走神经走行。伴随动眼神经者,在睫状节换神经元,节后纤维支配眼球瞳孔括约肌和睫状肌。参加面神经者,在蝶腭节、下颌下节换神经元,节后纤维支配泪腺、下颌下腺和舌下腺等。随舌咽神经走行者,在耳节内换神经元,节后纤维支配腮腺。参加迷走神经的副交感节前纤维,至胸、腹腔脏器,在终节换神经元后,节后纤维支配胸腔器官和除降结肠和乙状结肠以外的所有腹腔脏器。兴奋时具有扩张血管作用,收缩及扩张血管均可引起头痛。
颅外组织引起的疼痛常是局限性的,多在受刺激点或其神经分布区内(但也可有较大范围的扩散)。颅内组织引起的疼痛与受刺激的部位不一致,刺激小脑幕上疼痛敏感结构产生的疼痛多反映在额、颞部及前顶部,刺激小脑幕下疼痛敏感结构产生的疼痛反映在后头部(枕部、枕下部及上颈部),但由于三叉神经在颅内有广泛的神经联系,易于直接或间接受累,或通过延髓与脊髓内三叉神经核的反射作用,幕下刺激病变也可反映为前头部的疼痛。
总之头痛的发生尤其广泛的解剖生理及心理学基础,正确了解这些基本知识,有助于我们在日常生活中,科学地预防和治疗头痛,也提示我们千万不要疏忽对头痛这种难以用一起检查的自觉症状,因为他的发生时我们机体发生特别是头颅本身发生改变的一种讯号,要提早保健预防和诊治。