从2000年开始美国心脏协会(AHA)和国际复苏联合会(ILCOR)开始制定《国际心肺复苏指南和心血管急救指南》,并定期更新。2015年10月15日AHA发布了《心肺复苏及心血管急救指南更新》(以下简称《指南更新》)。《指南更新》主要是对急救系统和持续质量改进、成人基础生命支持和心肺复苏质量(非专业施救者及医护人员)、成人高级心血管生命支持、儿童高级生命支持等内容进行了更新。下面,特邀请解放军总医院第一附属医院急救部刘双庆主治医师进行分析和解读。
1. 成人生存链的关键环节
与旧版指南不同,《指南更新》将成人生存链分为两链:一链为院内急救体系,另一链为院外急救体系。

院外成人生存链的关键环节和2010年相同,继续强调简化后的通用成人基础生命支持(BLS)流程。成人基础生命支持流程有所改变,反映了施救者可以在不离开患者身边的情况下启动紧急反应(即通过手机)的现实情况。鼓励迅速识别无反应情况,启动紧急反应系统,及鼓励非专业施救者在发现患者没有反应且没有呼吸或呼吸不正常(如喘息)时开始心肺复苏的建议得到强化。

鼓励经过培训的施救者同时进行几个步骤(即同时检查呼吸和脉搏),以缩短开始首次胸部按压的时间。这些建议使得应急反应系统的启动更加灵活,更加符合医护人员的临床环境。
要求院内急救应以团队形式实施心肺复苏:早期预警系统、快速反应小组(RRT)和紧急医疗团队系统(MET)。由多名经过训练有素的施救者组成的综合小组可以采用一套精心设计的办法,同时完成多个步骤和评估,而不用像单一施救者那样依次完成(例如由1名施救者启动急救反应系统,第2名施救者开始胸外按压,第3名进行通气或者取得球囊面罩进行人工呼吸,第4名取回并设置好除颤器)。此条建议变更的用意是尽量减少延迟,鼓励快速、有效、同步的检查和反应,而非缓慢、拘泥、按部就班的做法。
2. 先给予电击还是先进行心肺复苏
《指南更新》建议:当可以立即取得AED时,对于有目击的成人心脏骤停,应尽快使用除颤器。若成人在未受监控的情况下发生心脏骤停,或不能立即取得AED时,应该在他人前往获取以及准备AED的时候开始心肺复苏,而且视患者情况,应在设备可供使用后尽快尝试进行除颤。
旧版的急救指南内容为:如果任何施救者目睹发生院外心脏骤停且现场立即可取得AED,施救者应从胸部按压开始心肺复苏,并尽快使用AED。在现场有AED或除颤器的医院和其他机构,治疗心脏骤停时,医务人员应立即进行心肺复苏,并且在AED/除颤器可供使用后尽快使用。
以上建议旨在支持早期心肺复苏和早期除颤,特别是在发生心脏骤停而很快能获得AED或除颤器的情况下。急救人员如并未目击到院外心脏骤停发生时的情况,则可在开始心肺复苏的同时使用AED或心电图检查患者心律并准备进行除颤。在上述情况下,可以考虑进行1分钟至3分钟的心肺复苏,然后再尝试除颤。凡是有两名或更多施救者在场的情况,都应在去取除颤器的同时进行心肺复苏。
对于院内突发心脏骤停,没有足够的证据支持或反对在除颤之前进行心肺复苏。但对于有心电监护的患者,从心室颤动(VF)到给予电击的时间不应超过3分钟,并且应在等待除颤器准备就绪的同时进行心肺复苏。
尽管有很多研究对比了在电击前先进行特定时长(通常为1分钟到3分钟)的胸部按压和AED就绪后尽快给予电击两种情况,但患者预后没有出现差别。在安放AED电极片的同时应实施心肺复苏,直到AED可以分析患者心律。
3.胸外按压强调的注意事项
《指南更新》建议:医护人员应为所有心脏骤停的成人患者提供胸部按压和通气,无论这是否因心脏病所导致。而且,医务人员比较实际的做法应是,根据最有可能导致停搏的原因,调整施救行动的顺序。
旧版的急救指南内容为:急救人员和院内专业救援人员都可为心脏骤停患者实施胸外按压和人工呼吸。
分析:建议未经培训的施救者实施单纯胸外按压式心肺复苏,是因为这种方式相对易于调度员通过电话进行指导。医护人员理应接受过心肺复苏培训,才能够有效实施按压和通气。但是,医务人员的首要任务,尤其是在单独行动时,仍应是启动应急反应系统并给予胸外按压。心肺复苏的顺序可以在某些情况下改变,比如在医护人员可以快速取得并使用AED时。
《指南更新》建议:未经训练的非专业施救者应在调度员指导下或者自行对心脏骤停的成人患者进行单纯胸外按压(Hands-Only)式心肺复苏。施救者应持续实施单纯胸外按压式心肺复苏,直到自动体外除颤器或有参加过训练的施救者赶到。所有非专业施救者应至少为心脏骤停患者进行胸外按压。另外,如果经过培训的非专业施救者有能力进行人工呼吸,则应按照 30次按压给予 2次人工呼吸的比率给予人工呼吸。施救者应持续实施心肺复苏,直到自动体外除颤器或有参加训练的施救者赶到。
旧版的急救指南内容为:如果旁观者未接受过心肺复苏培训,则该旁观者应为突然倒下的成人进行单纯胸外按压式心肺复苏,重点在于在胸部中央“用力快速按压”,或者按照急救调度员的指令进行按压。施救者应持续实施单纯胸外按压式心肺复苏,直至自动体外除颤器到达且可供使用,或有急救人员接管患者。所有经过培训的非专业施救者应至少为心脏骤停患者进行胸外按压。另外,如果经过培训的非专业施救者有能力进行人工呼吸,则应以30次按压给予2次人工呼吸的比率实施胸外按压和人工呼吸。施救者应持续实施心肺复苏,直至自动体外除颤器到达且可供使用,或有急救人员接管患者。
分析:单纯胸外按压式心肺复苏操作简单,便于未经培训的施救者实施,若有调度员在电话中指导,则效果更佳。另外,对于心脏疾病导致的成人心脏骤停,在急救人员到来前,单纯胸外按压式心肺复苏与同时进行按压和人工呼吸的心肺复苏相比存活率相近。不过,对于经过培训的非专业施救者,仍然建议施救者实施按压的同时给予人工呼吸。
4.高质量心肺复苏的关键要素(表1)
4.1首次规定按压深度的上限
在胸外按压时,按压深度至少5厘米,但应避免超过6厘米。旧指南仅仅规定了按压深度不低于5厘米。《指南更新》认为,按压深度不应超过6厘米,超过此深度可能会出现并发症,但指南也指出,大多数胸外按压不是过深,而是过浅。对于儿童(包括婴儿[小于一岁]至青春期开始的儿童),按压深度胸部前后径的三分之一,大约相当于婴儿4厘米,儿童5厘米。对于青少年即应采用成人的按压深度,即5~6厘米。
临床上普遍存在按压过度的问题,如胸骨和肋骨骨折,同时,施救者也会消耗大量体力,无法保证接下去的按压质量。
4.2按压频率规定为100~120次/分。
原指南仅仅规定了每分钟按压频率不少于100次/分,但一项大样本的注册研究发现,如果按压频率(超过140次/分)过快,按压幅度则不足。《指南更新》指出,在心肺复苏过程中,施救者应该以适当的速率(100至120次/分)和深度进行有效按压,同时尽可能减少胸部按压中断的次数和持续时间。胸部按压在整个心肺复苏中的目标比例为至少60%。
4.3保证每次按压后使胸廓充分回弹
胸廓充分回弹即指在心肺复苏的减压阶段,胸骨回到其自然或中间位置。施救者在按压间隙,双手应离开患者胸壁。原指南仅建议,每次按压后,施救者应让胸廓完全回弹,以使心脏在下次按压前完全充盈。如果在两次按压之间,施救者依靠在患者胸壁上,会妨碍患者的胸壁回弹。
胸廓回弹能够产生相对胸廓内负压,促进静脉回流和心肺血流。在按压间隙倚靠在患者胸上会妨碍胸廓充分回弹。回弹不充分会增加胸廓内压力,减少静脉回流、冠状动脉灌注压力和心肌血流,影响复苏存活率。

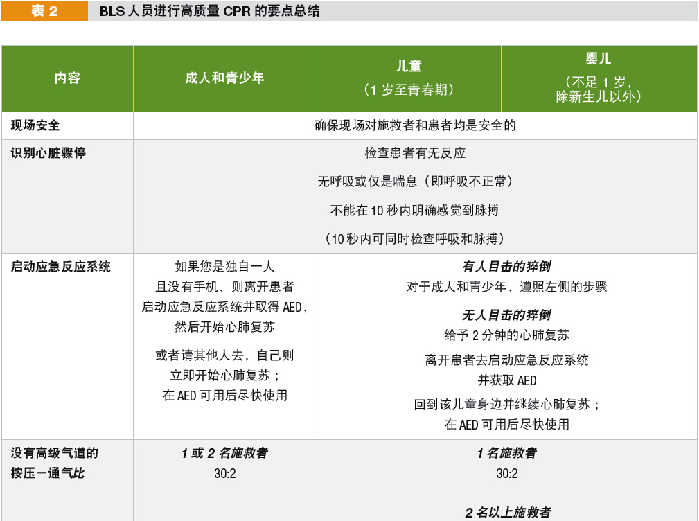
5. 成人、儿童和婴儿BLS中关键要素的比较(表2)
6.胸外按压反馈
《指南更新》显示:可以在心肺复苏中使用视听反馈装置,以达到实时优化心肺复苏效果。
旧版内容显示:使用新型心肺复苏提示和反馈装置可能有效地帮助培训施救者,也可以将其作为整体策略的一部分,以便在实际进行复苏时提高心肺复苏质量。对于进行足够胸外按压所需的多种技能的复杂组合,培训的重点应为演示精通水平。
技术设备能对心肺复苏质量进行实时监控、记录和反馈,包括患者的生理参数及施救者的绩效指标。这些重要数据可以在复苏中实时运用,也可以在复苏完成后进行汇报总结,并能用于系统范围的质量改进项目。即使对于训练有素的专业人员,要在复苏过程中始终将注意力放在速率、深度和胸廓回弹这三项要点上,同时尽可能减少中断也是一项复杂的挑战。一些证据表明,使用心肺复苏反馈可以有效纠正胸部按压速率过快的情况,还有另外的证据显示,心肺复苏反馈可以减少胸部按压时的倚靠压力。但是,至今为止的研究表明,在实际心脏骤停事件中,使用心肺复苏反馈并未显示出可以显著增加良好神经功能预后或提高存活出院率。
7.延迟通气
《指南更新》显示:对于有目击者、有可电击心律的院外心脏骤停患者,基于优先权的多层急救系统可以借助3个200次持续按压的按压周期,加被动给氧和辅助气道装置的策略,来延迟正压通气(PPV)。
8.在心肺复苏中使用高级气道进行通气
《指南更新》显示:医护人员可以每6秒进行1次人工呼吸(每分钟10次),同时进行持续胸部按压(即在心肺复苏中使用高级气道)。
旧版内容:双人复苏时建立了高级气道(例如气管插管、食管气管导管、喉罩气道[LMA])后,应每6-8秒给予1次呼吸,不用保持呼吸按压同步(这样,人工呼吸频率为每分钟8到10次)。
将成人、儿童和婴儿都遵循这个单一的频率(而不是每分钟多少次的一个大概范围)可以更方便学习、记忆和实施。
9. 当患者的心律不适合电除颤时,应尽早给予肾上腺素。
有研究发现,针对不适合电除颤的心律时,及早给予肾上腺素可以增加存活出院率和神经功能完好存活率。
10. 急诊冠状动脉血管造影
《指南更新》建议,所有疑似心源性心脏骤停患者,无论是ST段抬高的院外心脏骤停患者,还是疑似心源性心脏骤停而没有心电图ST段抬高的患者,也无论其是否昏迷,都应实施急诊冠状动脉血管造影。
患者若在急诊科出现ST段抬高心肌梗死(STEMI),而医院不能进行冠脉介入治疗(PCI),应立即转移到PCI中心,而不应在最初的医院先立即接受溶栓治疗。
如果STEME患者不能及时转诊至能够进行PCI的医院,可以将先接受溶栓治疗,在溶栓治疗后最初的3到6小时内,最多24小时内,对所有患者尽早转诊,进行常规血管造影,不建议只在患者因缺血需要血管造影时,才转诊。
11. 目标温度管理(TTM)
所有在心脏骤停后恢复自主循环的昏迷,即对语言指令缺乏有意义的反应的成年患者,都应采用目标温度管理,选定在32到36度之间,并至少维持24小时。
12.心脏骤停的药物治疗
《指南更新》建议:联合使用加压素和肾上腺素,相比使用标准剂量的肾上腺素在治疗心脏骤停时没有优势。而且,给予加压素相对仅使用肾上腺素也没有优势。因此,为了简化流程,已从成人心脏骤停流程中去除加压素。
《指南更新》建议:目前的证据不足以支持心脏骤停后利多卡因的常规使用。但若是因室颤 /无脉性室性心动过速导致心脏骤停,恢复自主循环后,可以考虑立即开始或继续给予利多卡因。
分析:尽管之前的研究显示,心肌梗死后施用利多卡因会导致死亡率增加,但近期一项针对心脏骤停中给予了利多卡因的存活者的研究显示,室颤 /无脉性室性心动过速的复发有所减少,但没有显示长期有利或有害。
《指南更新》建议:目前的证据不足以支持心脏骤停后β受体阻滞剂的常规使用。但是因室颤/无脉性室性心动过速导致心脏骤停而入院后,可以考虑尽早开始或继续口服或静脉注射β受体阻滞剂。
分析:在一项针对因室颤/无脉性室性心动过速导致心脏骤停,然后恢复自主循环的患者的观察性研究中,发现施用β受体阻滞剂与生存率增加相关。但是,这项发现仅仅是一种相关关系,心脏骤停后β受体阻滞剂的常规使用可能会有危害,因为β受体阻滞剂可能引起或加重血流动力学不稳定的情况,加剧心力衰竭,引起缓慢型心律失常。因此,医护人员应该评估患者个体是否适用β受体阻滞剂。
《指南更新》指出:目前的证据不足以支持心脏骤停后利多卡因的常规使用。但若是因室颤/无脉性室性心动过速导致心脏骤停,恢复自主循环后,可以考虑立即开始或继续给予利多卡因。
理由:尽管之前的研究显示,心肌梗死后施用利多卡因会导致死亡率增加,但近期一项针对心脏骤停中给予了利多卡因的存活者的研究显示,室颤/无脉性室性心动过速的复发有所减少,但没有显示长期有利或有害。
13. 阿片类药物相关的危及生命的紧急情况下旁观者给予纳洛酮
对于已知或疑似阿片类药物成瘾的患者,如果无反应且呼吸正常,但有脉搏,可由经过正规培训的非专业施救者和 BLS 施救者给与肌肉注射或鼻内给予纳洛酮。
14.以团队形式实施心肺复苏
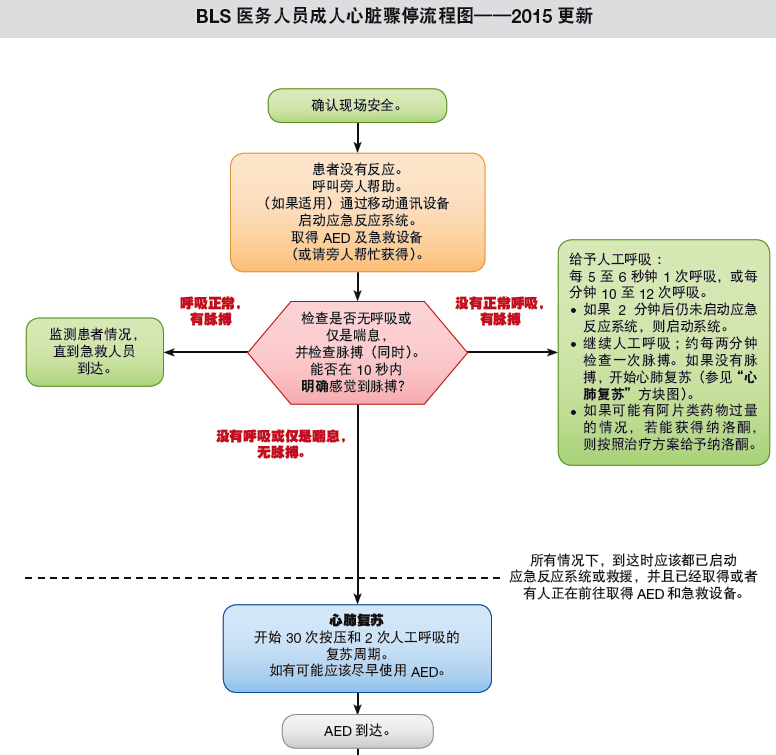
BLS流程中的步骤按照传统以一定顺序的形式呈现,以便帮助单一施救者区分操作的先后顺序。但是,任何复苏过程中都受多项因素(例如骤停类型、地点、附近是否有受过培训的救护人员以及施救者是否需要离开患者启动应急反应系统等)影响,可能需要调整BLS的顺序。更新的医护人员BLS流程图旨在说明哪些时候,哪些地点可以按顺序灵活处理。
结语
刘双庆主治医师指出,心肺复苏(Cardiopulmonary Resuscitation, CPR)的历史和人类的历史几乎一样悠久。现代心肺复苏的理论和技术体系始于上世纪的50~60年代。在我国,每天约有1500人死于心脏骤停,每年约54.4万人死于心脏猝死,居全球之首。然而,我国心脏性猝死的抢救成功率极低,能够抢救过来的患者不足1%,可见及时、有效的心肺复苏对于挽救宝贵的生命、挽救一个家庭是非常重要的。
医生简介:
刘双庆,解放军总医院第一附属医院重症医学科主治医师,擅长脓毒症救治,危重患者镇静阵痛技术。研究成果发表论文8篇;参编(973项目)《现代院前急救与急救装备》、《灾害医学》;参与多项课题研究,其中负责完成了《综合ICU急性肾损伤流行病学研究》、《中心静脉导管临床有效性、安全性研究》等相关研究。作为主要成员参加2014年解放军总医院组织的《标准体系颁布暨标准比武竞赛》获得三等奖。作为骨干参与的《急救白金十分钟实践与推广》课题获评华夏医学医学奖。